- 2019年10月27日
飲み薬、多くないですか?ポリファーマシーを考える
飲み薬だけでおなかいっぱいです。。
高齢化が進んでいる現代では、高齢者の内服薬、いわゆる飲み薬は増える一方です。
年齢が上がるにつれて飲み薬は増えていく。
これは仕方ないことなのでしょうか?
訪問診療していても実に多くの患者さんが多くの薬を飲んでいます。
「先生、お薬だけでおなかいっぱいで、たんぱく質?なんて食べられないよ」
食事がとれないのでは本末転倒。
土台作りには栄養が必須だからです。
今回は多剤服用(ポリファーマシー)について、どう考えて対応していけばいいのかのお話です。
ポリファーマシーってなに?
たくさんのお薬を飲んでいることをpoly(たくさんの)pharmacy(薬剤)
つまり「ポリファーマシー」と言います。
はっきりと定義はないのですが、最近の文献では6種類以上飲んでいる場合はポリファーマシーの状態と定義されています。
これは薬剤を6種類以上飲んでいると有害事象が起こりやすくなる
ことから定義されているようです。
具体的な有害事象とはどんなものがあるのでしょうか?
6剤以上の内服で「転倒」のリスクが上昇
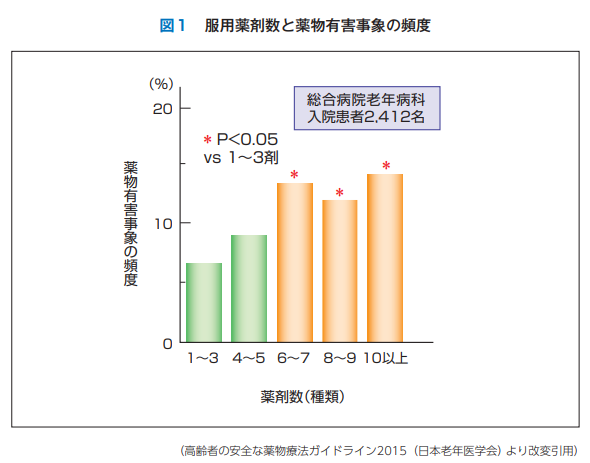
上のグラフは、薬剤が6種類以上になると有害事象が増えることを表しています。
たくさんの種類の薬を飲むことの有害事象にはさまざまなものがあります。
代表的なものは「転倒」ではないでしょうか。
ほかに「せん妄」「記憶障害」「便秘」「食欲低下」「排尿障害」などが挙げられます。
単純に薬を中止することがポリファーマシー対策ではない。
たくさんの薬を飲むことが有害事象につながる危険性が高くなることはわかった。
じゃあ、薬をどんどん減らせばいいんでしょう?
その考えも正しいのですが、そう単純にはいきません。
テレビでポリファーマシーの話題を拝見した患者さんが訪問診療で伺ったときに、「先生、前にテレビでたくさん薬を飲むと副作用があるから怖いってやってんだよ。だからさ、それ以来、全部飲み薬止めちゃったよ!」
実際にあった話ですが、テレビの影響って大きいなぁと感じた半面、こういう風なとらえ方もあるんだと非常に勉強になりました。
薬を中止する前に、まずはいま飲んでいる薬の相互作用(飲み合わせ)と症状を丁寧に洗い出す必要があります。
その症状、いま飲んでいる薬の副作用ではないですか?
どういうことかというと、具体的には
- 便秘がある → いま飲んでいる薬に便秘をきたす飲み薬はないか?
- 食欲低下がある → いま飲んでいる薬に食欲低下をきたす飲み薬はないか?
- おしっこが出しにくい → いま飲んでいる薬に排尿障害をきたす飲み薬はないか?
といった具合に、いま飲んでいる薬の副作用で症状が出ていないのかを丁寧にチェックすることが重要です。

薬の副作用を疑うキーワード
ちょっと専門的な話になりますが、お薬手帳をみて医師はどんなことを考えているかの一例を紹介いたします。
- 「高血圧の薬」 → 空咳の副作用 → 咳止めの薬を追加されてしまってないか?
- 「風邪薬で出された抗菌薬」 → 下痢をきたしてないか?
- 「整形外科などでの痛みどめ」 → ふらつき、嘔気、食欲低下 はないか?
- おしっこの出が悪い(α遮断薬) → 起立性低血圧(ふらつき)はないか?
- アレルギーの薬 → 眠気、尿閉、認知症 が出ていないか?
- サイアザイド系利尿薬 → 高尿酸血症 を認めていないか?
これは一例です。
言いたいことは 対症療法で 「●●の症状があります。だから●●の処方薬」といった対応ではまずいのです。
なぜなら、そもそもその症状が薬の副作用で生じている可能性を考えないと根本治療にならないからです。
薬から●●の症状をきたしていないか?を常に疑って診ていくことが重要です。

薬の副作用を疑った上で、その次にポリファーマシーについて考える
高齢者はたくさんの薬を飲んでいます。
そのため、●●な症状は薬の副作用ではないのか?と常に疑うことが重要であり、
お薬と今の症状を丁寧に洗い出す必要があると述べてきました。
さて、それでは薬は減らしていくことですべて解決するのでしょうか。
「患者さんや家族は薬に何を求めているのか」
もちろん薬は必要だから、医師から処方されています。
高齢になると、診療科も多岐にわたります。
内科で4剤、精神科で2剤、耳鼻科で2剤、、、
といった具合にどんどん薬は増えていってしまう現状があります。
まずは、患者さんやご家族の考えや価値観を明らかにすることが大切だと考えます。
「薬に何を求めているのか」
「患者さんのニーズはなんなのか」
「薬に対する悩みや問題はなんなのか」
「薬の見直しで何を期待しているのか」
これらを話し合った上で、患者さんが求めるものに応えていく医療が必要なのだろうと思います。
そのためには、価値観をすり合わせるために時間をとって会話することが重要です。

まとめ
ともすると飲み薬は簡単に増えていってしまいます。
症状を訴えれば、医師は処方してなんとか症状を楽にしてあげたいと考えるからです。
しかし、薬は多ければそれだけ有害事象の危険性も増えます。
それだけでなく、そもそもの症状が薬の副作用で起こっている可能性もあります。
大切なことは、患者さんが薬を正しく理解することに尽きると思います。
そのためには、医師や看護師さん、薬剤師さんも多職種で関わって患者さんとお薬の知識を共有することが必要です。
明日からの診療、お薬手帳をみたら、副作用は出ていないかな?と考える癖をつけてみる。
ここから薬を理解する一歩になるのではないでしょうか。
