- 2019年11月10日
- 2020年4月18日
もっと「インフルエンザ」を知る
前回の記事でインフルエンザ対策の基本は「うがい手洗い、こまめな水分補給。」
「十分な睡眠と十分な栄養。」
そしてワクチンを接種すること。
これらを守って予防を万全にすることが大切ですとお話しました。
さらに第二弾としてインフルエンザについてより詳しくみていきます。
今回は、さらにインフルエンザの知識を深めたい方に向けて、やや専門的な知識をわかりやすくお話していきます。
インフルエンザを診断する
毎年、冬になると流行するインフルエンザ。
インフルエンザ感染とは、インフルエンザウイルスによる急性気道感染症のこと。
A型(H1N1、H3N2)とB型 があります。
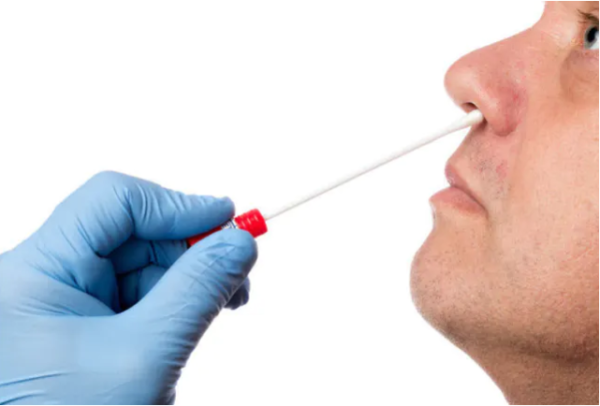
冬に発熱で病院を受診した方なら、一度は上の写真のような鼻に綿棒を突っ込まれる検査をしたことがあるはずです。
これは上気道(鼻の奥のほう)の粘膜にウイルス抗原があるかどうかを調べる検査です。
これを「インフルエンザ迅速抗原検査」といいます。
迅速抗原検査では
「陰性でインフルエンザの感染を否定できない」
鼻のホジホジする検査。
実はこれ、感度は約60%、特異度が約98%です。
言い換えると、
陽性ならほぼ間違いなくインフルエンザ感染している
陰性でも、うーん、否定はできない、、
ということです。
感度が約60%というのは、陰性でも実はインフルエンザ感染している方が40%いるよってことです。
インフルエンザ迅速抗原検査には限界があることを知っておいてください。
診断に抗原検査は必須ではない!
「インフルエンザ感染しています」と診断するのに
さらに「インフルエンザの治療薬」を処方するのに
インフルエンザ迅速抗原検査は必須ではありません。
冬期のインフルエンザが流行している時期に風邪のひどい症状が出ている場合、暴露歴や身体所見からインフルエンザと診断できるのです。
もちろん、インフルエンザ感染以外の疾患も常に念頭に置きながら、他の疾患を除外する必要があります。
感染する方法は

1.飛沫感染(咳、くしゃみ)
2.気道分泌物(咳、くしゃみ)の環境面の接触感染
感染する方法を、感染経路と言います。
主な感染経路は飛沫感染と接触感染です。
つまり、咳くしゃみなどを浴びること、咳くしゃみで汚染された環境面からの接触、でインフルエンザに感染します。
予防には、うがい手洗いが重要なのは言うまでもありません。
咳、くしゃみから2メートル離れて!

さらにこの飛沫感染、咳くしゃみから暴露を受けるのは6feetと言われています。
6feetは1.8メートルですので、およそ2メートル離れていれば安全といえます。
日頃から、咳くしゃみしている人からはなるべく離れるようにしておきましょう。
暴露してしまったら
2日後がピーク
4日過ぎれば安心

インフルエンザウイルスに暴露してしまったら
つまり、インフルエンザ感染している人に接触してしまった場合です。
感染してから発症に至るまでの時間を潜伏期間と呼びます。
インフルエンザの潜伏期間は1-4日(平均2日)です。
これは言い換えると
インフルエンザに罹っている人に接触して
2日後に自分も症状が出る可能性が高くて
4日過ぎれば、感染してなかったと安心できる
ことを意味します。
潜伏期間はよく質問されます。
施設でインフルエンザに罹った方が出た場合、「4日経って熱が出なければ安心して大丈夫」
とお答えするようにしています。
インフルエンザに罹ったら
インフルエンザに罹患した場合は
仕事を休むこと、咳エチケット、手洗い
とにもかくにも休むことです。

いつまで仕事(学校)を休むのか
人との接触をまず避けなければいけません。
インフルエンザのウイルスが排泄される期間は人にうつす可能性があるためです。
インフルエンザウイルス排泄期間は
「症状出現24-48時間前から 発症5-7日頃まで」
「 発症から2-3日以内の排泄量が多い」
つまり、インフルエンザを発症してから(多くは発熱してから)、7日ころまでは人にうつす危険性があるということです。
言い換えれば、「発熱してからおおむね一週間もすれば人に会っても大丈夫」とも言えます。
日本の学校保健安全法(2012年に改正)でも
「発症後5日、かつ、解熱後2日経過するまで」
と規定されています。
米国の休業日数 CDCでは
「解熱後最低24時間まで (部署によっては発症から7日)」
と規定されており、 だいぶ日本よりも緩いのかなという印象です。
やはり一週間くらいは人との接触を控えるのが安全と言えます。
抗インフルエンザ薬の予防内服は?
同じ空間で働いていたり、生活していた人が、後日インフルエンザ感染していたことが発覚した場合。
インフルエンザ薬の予防投与はどうすべきか?
結論から先に言うと、絶対的に飲んだほうがいいという決まりなくケースバイケースであります。
- ワクチン予防接種を受けていない
- 医療従事者や高齢者施設職員など
- 合併症の高リスク者(高齢者など)
などの場合は、予防内服のデメリットを考慮したうえで内服するか検討してもよいと考えられます。
予防内服のデメリットは消化器症状の副作用(吐き気や胃のむかつき)、コストの面、耐性株のリスクです。
暴露した既往、生活環境などでばらつきがあるため、一度医師に相談してみましょう。
治療はオセルタミビルが基本
現在、抗ウイルス薬はたくさんの種類が発売されるようになりました。
内服薬だけでなく、吸入薬、注射薬、内服薬でも一回で済むものなど。
2019-2020年、現時点ではオセルタミビル(タミフル®)が基本薬となっています。
ただし効果は限定的です。
あくまで健康成人に対してですが
・解熱を一日早める
くらいの効果しか得られないとされています。
大変な思いをしてまで病院を受診して薬を処方してもらう必要はないかもしれません。
現在は小児でもオセルタミビルは内服可能になった

10代の患者におけるオセルタミビル服用後の異常行動が報告されている(因果関係は不明)。
日本小児科学会は、10歳代の患者には原則使用を差し控える方針としていました。
インフルエンザ罹患後の異常行動がオセルタミビル使用者に限った現象ではないと判断され
2018/2019シーズンから内服推奨に変更になりました。
就学期以降の小児・未成年者での対応です。
投与する抗ウイルス薬に関わらず(または投薬しない場合でも)少なくとも発熱から2日間は、異常行動とそれに伴って生じる転落等の重大事故に注意する必要があるため、保護者にそのリスクと防止対策について説明を行うことが重要。
まとめ
インフルエンザは、感冒(かぜ)の症状の強いのようなものです。
ただし、高齢者など、中には重症化する人がいるので注意が必要です。
冬などの流行期に風邪のひどい症状があれば、暴露歴の確認と身体所見などから診断可能です。
タミフル®などの治療薬は、効果は限定的です。
予防でもそうですが、とにかく栄養をとって休むことに尽きます。
ヒト(同僚・患者さん)にうつさないために、罹ったらよーくお休みしましょう。
